 Несчастье или какое-либо травматическое событие в детском возрасте могут стать факторами риска для развития психических и соматических заболеваний. Ранние исследования были направлены на изучение реакции на стресс, иммунного ответа, а также на выявление взаимосвязи этих двух систем. В итоге было обнаружено, что сила воспалительной реакции и интенсивность работы гипоталамо-гипофизарно-надпочечниковой оси (ГГН) ассоциированы с возникновением заболеваний.
Несчастье или какое-либо травматическое событие в детском возрасте могут стать факторами риска для развития психических и соматических заболеваний. Ранние исследования были направлены на изучение реакции на стресс, иммунного ответа, а также на выявление взаимосвязи этих двух систем. В итоге было обнаружено, что сила воспалительной реакции и интенсивность работы гипоталамо-гипофизарно-надпочечниковой оси (ГГН) ассоциированы с возникновением заболеваний.
Неблагополучный опыт в детстве приводит к сдвигу во врожденном иммунном ответе в сторону усиления провоспалительных реакций. Это усиление может сохраняться и во взрослом возрасте. Более того, проспективные и ретроспективные исследования обнаружили изменения активности адренокортикотропного гормона (АКТГ) и кортизола у детей и взрослых, перенесших большой стресс в раннем возрасте. Следовательно, ранняя травма способствует изменениям на молекулярном уровне, ведущим к экспрессии генов, в результате чего нарушается дифференциация по силе в иммунного ответа на стрессовые сигналы.
Активация ГГН оси ингибирует антивирусную активность и провоспалительные гены, а активация только лишь симпатической нервной системы угнетает антивирусную активность, но усиливает работу провоспалительных генов. Это означает, что такие факторы неблагополучия, как низкий социо-экономический статус, хронический стресс, посттравматическое стрессовое расстройство (ПТСР), изменяют транскрипцию таким образом, что снижается экспрессия генов, ответственных за противовирусную активность, и увеличивается экспрессиях провоспалительных генов. В эволюционной перспективе подготовка к трудностям в виде лейкоцитарного сдвига будет способствовать выживанию в неблагоприятной окружающей среде путём формирования реакции «бей или беги». С другой стороны, ответ такой силы может возникать даже на стандартные бытовые стрессовые ситуации.
Таким образом, разные неприятные жизненные обстоятельства ассоциированы с изменением транскрипции в сторону экспрессии генов, ответственных за изменение числа лейкоцитов, особенно моноцитов. Однако, большинство исследований фокусируют внимание только на длительном неблагополучии и на общем профиле экспрессии генов.
В январе 2020 года журнале Translational Psychiatry вышла статья Linda Dieckmann и соавторов. Ранее её авторы пытались определить, являются ли провоспалительные медиаторы ответом на стресс и неблагополучие. Исследование изменений экспрессии генов мРНК моноцитов взрослых с и без ранней травмы выявило транскрипции, связанные со стрессом. Более того, анализ транскрипционного фактора показал усиление активности провоспалительных генов в группе с неблагополучием в детстве. Это доказывает, что у взрослых с ранней травмой, имеется хроническое нарушение в процесса контроля транскрипции генов, ответственных за иммунный ответ.
В новом исследовании авторы отошли от каких-либо гипотез и провели анализ ко-экспрессии генов. По результатам ранних работ можно сказать, что совместная экспрессия генов осуществляется для реализации одного какого-либо биологического процесса. И по этой ко-экспрессии можно судить о биологическом статусе индивида. Анализ ко-экспрессии генов определяет место каждого из них в молекулярной системе, а также учитывает характер их взаимодействия.
Целью нового исследования было определить молекулярные стресс-индуцированные признаки ранней травмы. Внимание авторов было направлено на исследование разницы экспрессии генов после стрессового события. Для этого авторы провели сетевой анализ ко-экспрессии генов в моноцитах, взятых через 3 часа после стрессового воздействия на здоровых респондентов, перенёсших раннюю травму. Такой же анализ был проведён над респондентами без какого-либо неблагополучия в детстве. В исследовании приняла участие 60 человек: 30 человек – основная группа, остальные 30 – группа контроля.
Всего было обнаружено 13 модулей ко-экспрессии, из них 4 модуля состояли из генов, ответственных за иммунные реакции. Анализ обогащения по функциональной принадлежности продемонстрировал разницу в активности генов в основной и контрольной группах. Один из модулей включал гены, регулирующие провоспалительные реакции (IL6, TM4SF1, ADAMTS4, CYR61, CCDC3), которые чаще встречали в группе респондентов, переживших раннюю травму. В этой же группе был обнаружен модуль генов, ответственные за активацию тромбоцитов и заживление ран (GP9, CMTM5, TUBB1, GNG11, PF4). Ранее ко-экспрессии этих генов находили у бывших военных, страдающих ПТСР.
Одним из значимых модулей оказался модуль активации моноцитов (М13), включающий провоспалительные гены, в частности, IL6. IL6 активируется в предстрессовый период и в течение 180 минут после него. Следовательно, у людей после психосоциального стресса и ранней травмы возникает неконтролируемая воспалительная реакция. Это даёт возможность предположить, что воспаление и депрессия связаны между собой, а значит, и лечение депрессии в будущем, возможно, будет осуществляться путём применения противовоспалительных препаратов.
Следующим важным модулем был модуль М2, включающий в себя гены, ответственные за хемокины и активацию тромбоцитов и гемостаз. Эти гены были активны в моноцитах в течение 45 минут после стресса в группе респондентов, перенёсших раннюю травму. Однако, к 180-й минуте их активность снизилась. Таким образом, анализ ко-экспрессии генов выявил, что стресс после перенесённого неблагополучия в детстве перепрограммирует работу генов, регулирующих воспалительные реакции и заживление ран.
Однако, исследование имело некоторые ограничения. Во-первых, время ожидания экспрессии генов составляло 3 часа после стрессового воздействия. При этом более длительный период ожидания тоже может оказаться информативным. Во-вторых, авторы нового исследования не обращали внимание на структуру личности респондентов. Следовательно, разница в ко-экспрессии генов могла быть связана с базовыми характерологическими особенностями пациентов.В-третьих, ранняя травма не была классифицирована в зависимости от вида, времени воздействия, длительности. А это могло бы помочь выявить дифференциацию в ответе генов. В-четвёртых, авторы исследовали ко-экспрессию только в моноцитах. Но и другие клеточной культуры могли быть задействованы в формировании реакции на стресс.
Автор перевода: Вирт К.О.
Источник: Linda Dieckmann , Steve Cole, Robert Kumsta. Stress genomics revisited: gene co-expression analysis identifies molecular signatures associated with childhood adversity. Translational Psychiatry.
http://psyandneuro.ru
Рубрика: Депрессия
Yhä useampi jää sairauslomalle.
 Kasvussa ovat erityisesti masennus- ja ahdistushäiriöt. Työuupumusten määrää ei tiedetä, sillä se ei ole sairaus, johon saisi Kelan tukemaa sairauslomaa.
Kasvussa ovat erityisesti masennus- ja ahdistushäiriöt. Työuupumusten määrää ei tiedetä, sillä se ei ole sairaus, johon saisi Kelan tukemaa sairauslomaa.
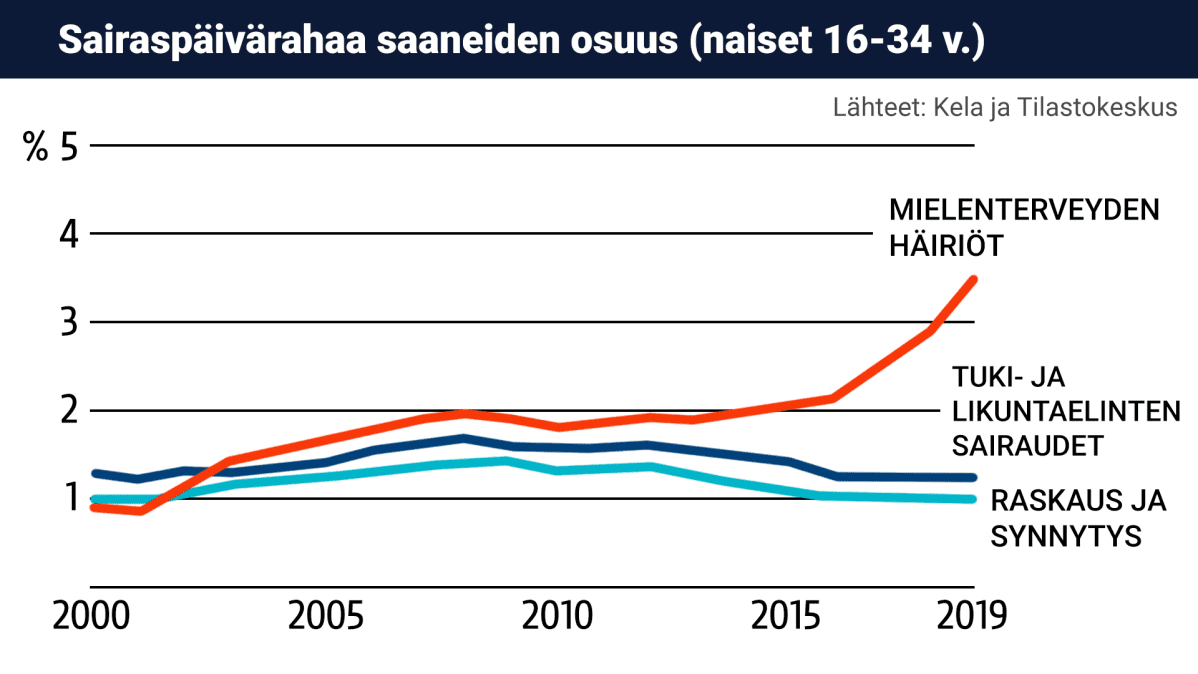
Mielenterveyden häiriöistä johtuvat sairauspoissaolot jatkavat jyrkkää kasvuaan.
Viime vuonna 84 000 suomalaista jäi yli yhdeksän päivän sairauslomalle mielenterveyden häiriöistä johtuen – lähes 10 000 enemmän kuin vuotta aiemmin. Kasvua on kaikissa ryhmissä, mutta erityisesti nuorilla ja naisilla.
Kasvussa ovat masennus- ja ahdistushäiriöt – asiantuntijoiden mukaan myös työuupumukset. Työuupumusten määrää ei tiedetä, sillä se ei ole sairaus, johon saisi Kelan tukemaa sairauslomaa.
– Yleisesti tiedetään, että työuupumuksen kautta voi syntyä masennus, ja masennuksen ja työuupumuksen oireet ovat päällekkäisiä, sanoo Työterveyslaitoksen erityisasiantuntija Pauliina Mattila-Holappa.
Työterveyslaitos kertoi määrittävänsä työuupumukselle raja-arvot, jotta sen tunnistaminen helpottuu. Tärkeää olisi myös saada enemmän tietoa ja tilastoa siitä, mistä poissaolot johtuvat.
– Monella työpaikalla tämä näkyy ja työnantajat tietenkin miettivät, mitä asialle voi tehdä, sanoo Kelan tutkimuspäällikkö Jenni Blomgren.
… ja sitten tuli ahdistus
41-vuotias Anna työskenteli pitkään myyjänä päijäthämäläisessä kaupassa vuorotyössä. Vuosien mittaan hän kyynistyi, menetti mielenkiintonsa ja kiire murensi hänet. Hän ei esiinny tässä jutussa omalla nimellään asian arkaluontoisuuden takia.
– Se alkoi olla tosi ahdistavaa. Kun pääsin töistä, ajattelin vain sitä seuraavaa työpäivää. En saanut oikein untakaan. Ihan kuin joku olisi puristanut rinnassa, Anna kuvailee.
Anna ryhtyi jatko-opiskelemaan ja jäi opintovapaalle. Opintovapaan loppuessa hän tajusi, ettei voi palata takaisin entiseen työpaikkaansa. Annalle, kuten monelle muulle työssään uupuvalle, kirjataan diagnoosiksi masennus sairauspäivärahaa varten.
– En koe, että olisin ollut masentunut. Uupumus selvästi johtui työstä: se oli ennen niitä masentavia ajatuksia ja oireita.
Suomalaisten uusi kansantauti
Mielenterveys on noussut suurimmaksi sairauspoissaolon syyksi, ohi tuki- ja liikuntaelinsairauksien. Siitä on tullut suomalaisten uusi kansantauti.
– Meidän keskeinen kansanterveydellinen haaste on tällä hetkellä mielenterveys. Täytyy ottaa vakavasti, että työelämä muuttuu ja sen riskit muuttuvat. Ongelma on tunnistettu, nyt pitää tutkia, selvittää ja löytää tehokkaita keinoja, sanoo Työterveyslaitoksen Mattila-Holappa.
Lisääntyviin poissaoloihin on kiinnitetty huomiota myös työeläkeyhtiöissä. Varman ylilääkäri Jan Schugkin mukaan kolmanneksessa, jopa puolessa mielenterveyden takia sairauslomaa hakevien hakemuksissa näkyy nimenomaan kuormittuminen työstä.
– Ilmiö on nopea ja jyrkkä. Ei ole viitteitä siitä, että suomalaisten mielenterveys rapautuisi yhtä jyrkästi kuin se on työkyvyttömyyden syynä.
Myös Psykologiliiton työterveyden työryhmässä on kiinnitetty työuupumusten määrään huomiota. Työterveyspsykologeja ei ole tarpeeksi siihen tilanteeseen, joka työpaikoilla vallitsee, sanoo työryhmän jäsen Miia Rautiainen.
– Usein kuulemme lauseen, että miksi minä en jaksa, kun kaikki muut jaksavat. Ei tiedetä, että moni muukin kamppailee jaksamisen kanssa työn ääressä.
Ylilääkäri Jan Schugkuskoo, että tietoisuus lisää oireilun ja työkyvyttömyyden määrää. Työeläkevakuutusyhtiössä onkin mietitty, antavatko lääkärit liian herkästi masennusdiagnooseja.
– Tulisiko myös kysyä, onko sairausloma hyvää masennuksen hoitoa, jos ei ole kyse vakavasta, lamauttavasta masennuksesta?
Missä syy?
Annan on vaikea nimetä yhtä syytä työuupumukseensa.
– Suurimpana syinä olivat ehkä huono esimiestyö ja työvuorosuunnittelu. Olen ollut työssä, jossa on ollut yhtä lailla kova kiire, mutta kiire ei ole haitannut, jos esimies ja vuorosuunnittelu ovat toimineet.
Mielenterveyden häiriöistä johtuvien poissaolojen lisääntymiselle on haettu syytä, mutta asia ei ole yksiselitteinen.
Tietoisuuden lisäksi työolot ovat saattaneet koventua, sanoo Kelan tutkimuspäällikkö Jenni Blomgren.
– Pitää olla monessa mukana. Myös vapaa-ajalla kuormitus on osittain kasvanut, sanoo Blomgren.
Asiantuntijat ovat samaa mieltä siitä, että yhteiskunnassa vaatimukset ovat lisääntyneet. Mutta siihen ei tunnu olevan yhtä ainoaa syytä, miksi näin on.
– Yhä useammalla on työssä tietotekniikan elementtejä, pitää myydä, tehdä asiakaspalvelua, verkostoitua ja kerätä tietoa monesta suunnasta. Sitten on työelämän epävarmuus, odotusten ja todellisuuden kohtaaminen ja somen tuoma kohtuuton vertailupaine, luettelee Varman ylilääkäri Jan Schugk.
Työpaikoilla tulisi käydä keskustelua, ei laittaa työntekijän piikkiin
Anna vaihtoi kuukauden sairausloman jälkeen toimipistettä ja ryhtyi tekemään lyhennettyä viikkoa. Se auttoi – pelkkä sairausloma ei olisi Annan mukaan ollutkaan ratkaisu tilanteeseen.
– Ei missään tapauksessa. Heti, kun näin sen ympäristön, jarrut löivät päälle.
Toipumisessa tärkeää olisi, ettei uupunut palaisi sairausloman jälkeen vanhaan oravanpyörään. Työpaikalla tulisi siis käydä keskustelua siitä, miten tilannetta voitaisiin parantaa, jotta uupuminen ei toistuisi.
Tästä syystä olisi tärkeää, että työuupumusta ryhdyttäisiin diagnosoimaan omana sairautenaan, sanoo Psykologiliiton Miia Rautiainen. Niin kauan, kun työuupumus käsitellään masennuksena, se nähdään työntekijän ongelmana, josta ei tarvitse työpaikalla puhua.
– Masennukseen saa keskusteluapua ja lääkehoitoa, mutta työuupumistilanteessa pitäisi saada muutosta myös työolosuhteissa, sanoo Rautiainen.
– Työuupumus tulisi systemaattisesti kirjata sairauspoissaolotiedon yhteyteen, jotta ilmiön yleisyyttä voitaisiin seurata, sanoo Työterveyslaitoksen erityisasiantuntija Mattila-Holappa.

Työkyvyttömyyden kasvua ei pitäisi jäädä katselemaan, toteaa Varman ylilääkäri Schugk. Hänen mukaansa sekä hoitokäytäntöihin että työeläkkeeseen tarvitaan nopeita muutoksia.
– On esimerkiksi syytä pohtia, onko määräaikainen työkyvyttömyyseläke eli kuntoutustuki passivoivaa.
Ongelmista puhuminen helpommaksi
Myyjänä työskennellyt Anna toivoo, että työpaikoilla olisi helpompi puhua myös vaikeista asioista. Hän itse ei uskaltanut kertoa hyvissä ajoin tuntemuksista esimiehelleen, koska pelkäsi, miten työpaikalla reagoidaan väsymiseen.
– Kissan pöydälle nostaminen pitäisi käydä luontevammin. Ei uskalla puhua, kun pelkää, ettei oteta tosissaan.
Leimautuminen huolestuttaa työpaikoilla edelleen jonkin verran, tietää Työterveyslaitoksen erityisasiantuntija Mattila-Holappa. Yleisesti kuitenkin koetaan, että puhumisesta olisi tullut aiempaa helpompaa.
Anna valmistuu uuteen ammattiin, ja toiveena on löytää työpaikka aivan uudelta alalta. Hän toivoo, että uudessa työpaikassa esimies ymmärtäisi työntekijän yksilölliset tarpeet.
– Kaikenlaisia ensiaputaitoja opetetaan työpaikoilla, mutta mielen puoli jää vähän vajaaksi, hän sanoo.
Aiheesta keskusteltiin myös Ylen aamussa.


Mielenterveyshäiriöistä johtuvien sairauspoissaolojen määrät ovat jatkaneet jyrkkää kasvuaan. Erityisesti kasvussa ovat masennus- ja ahdistushäiriöt sekä asiantuntijoiden mukaan myös työuupumus.
yle.fi
Что будет, если я пойду к психиатру?
 Что будет, если я пойду к психиатру? Меня поставят на учет? А могут госпитализировать без моего согласия? Важные вопросы о правах людей с психическими расстройствами
Что будет, если я пойду к психиатру? Меня поставят на учет? А могут госпитализировать без моего согласия? Важные вопросы о правах людей с психическими расстройствами
Многие уверены, что, если они обратятся к психиатру, их поставят на учет, об их диагнозе станет известно на работе, их смогут насильно «упечь в дурку». По просьбе «Медузы» создатели проекта «Дело Пинеля», посвященного правовой стороне психиатрической помощи, отвечают на главные вопросы о правах пациентов.
Что будет, если я обращусь к психиатру? Меня поставят на учет?
Психиатрический учет — обязанность медицинских учреждений отчитываться о всех пациентах с заболеваниями психики — отменили еще в 1993 году. Сейчас наблюдение и лечение у психиатра делится на консультативно-лечебную помощь и диспансерное наблюдение, которое могут установить по инициативе лечащего врача и без согласия пациента.
Наблюдение у психиатра начинается с подписи под согласием на медицинское вмешательство. Поставив подпись, человек попадает в группу консультативно-лечебной помощи, подтверждает добровольность осмотра у врача и дает согласие, что будет принимать прописанные ему медикаменты и посещать специалиста, — но только если сам сочтет это нужным. Если человек, который получает консультативно-лечебную помощь, перестанет приходить, врач не станет выяснять, где он и что с ним.
В некоторых случаях психическое расстройство — как, например, параноидная шизофрения, — может протекать с частыми и тяжелыми обострениями или плохо поддаваться лечению. Если это происходит, комиссия психиатров по инициативе лечащего врача может установить за пациентом диспансерное наблюдение. Это не недобровольная госпитализация (для которой необходимо решение суда), это просто более пристальное наблюдение со стороны врачей. Это значит, что пациент лечится по собственному желанию, но ему надо посещать психиатра в диспансере через четкие временные промежутки — для осмотров и выписки препаратов. Для установления диспансерного наблюдения нужно долго смотреть за состоянием человека, чтобы понять особенности течения заболевания и его характер; устанавливать диспансерное наблюдение после первого же приступа болезни незаконно.
В то же время при диспансерном наблюдении у врача есть право осмотреть пациента, даже если тот письменно отказался от наблюдения в диспансере. Так, закон дает возможность психиатрам наблюдать за здоровьем пациента, предотвращать серьезные ухудшения состояния и помогать в решении бытовых и социальных проблем. Врач может приходить к пациенту домой, но не может насильно давать ему препараты. Если состояние человека стало лучше и ухудшений нет на протяжении длительного времени (точных временных рамок нет), диспансерное наблюдение могут прекратить.
На диспансерное наблюдение обычно берут в психоневрологических диспансерах (ПНД). В частных клиниках, как правило, занимаются только консультативно-лечебной помощью. Если человек посещает психиатра в частной клинике, информация об этом не попадет в базы данных государственных диспансеров, если только оттуда не пришлют запрос. По сути, обращаясь в частную клинику, человек становится «невидимым» для государственных медицинских организаций, оказывающих психиатрическую помощь.
Если обратиться в психоневрологический диспансер, об этом узнают на работе? А родственники?
Обращение в медицинскую организацию — это конфиденциальная информация, охраняемая законом врачебная тайна. Поэтому, если человек обратился в ПНД, никто не будет об этом сообщать — ни его начальству, ни в МВД. Даже если работодатель пришлет в диспансер запрос о том, обращался ли его работник за помощью, ему не дадут такой информации. Психиатр может предоставить какие-то сведения только тем, кого сам пациент указал в согласии на лечение.
О диагнозе человека могут сообщить кому-то без его ведома и согласия лишь в оговоренных законом случаях. Это может быть, например, запрос из другой медицинской организации, в которой лечится пациент. Сведения, представляющие медицинскую тайну, передаются в МВД, только если заведено и расследуется дело с участием пациента в любой роли (потерпевший, подозреваемый, свидетель). Прокуратура и органы уголовно-исполнительной системы тоже могут посылать запросы в психиатрические больницы и ПНД.
При психическом расстройстве запрещено что-то делать? Например, водить машину?
Сам по себе факт наблюдения у психиатра не означает каких-либо запретов, но иногда психиатр может ограничить права пациента после осмотра. Если у доктора возникают сомнения, может ли пациент в его состоянии заниматься тем или иным видом деятельности, человека направляют на врачебную комиссию, которая и принимает окончательное решение. Например, если у человека есть длительное или хроническое расстройство с частыми, стойкими, тяжелыми обострениями, ему могут запретить пользоваться оружием или водить автомобиль. Есть утвержденный список таких заболеваний, в который, в частности, входят шизофрения, биполярное аффективное расстройство и расстройства личности.
Существуют и ограничения по работе — но, как правило, они связаны не с диагнозом, а с состоянием человека. Многие медицинские противопоказания к определенным видам деятельности прописаны в приказе Минздрава. Если у человека, проходящего осмотр перед приемом на работу, уже диагностировано психическое расстройство из списка, и врач во время осмотра это узнает, он может направить пациента на врачебную психиатрическую комиссию. Та, в свою очередь, может не допустить человека к работе, если посчитает, что расстройство стойкое, тяжелое и с часто обостряющимися проявлениями. Например, для пациентов в нестабильном и тяжелом состоянии запрещены работа на высоте, в образовательных учреждениях или кафе. Когда состояние улучшается, это ограничение могут снять. Пока у пациента нет обострения, и врачи подтверждают его трудоспособность, он может спокойно работать — в том числе в школе.
Психическое расстройство не может быть и самостоятельным поводом для лишения родительских прав. Но в некоторых случаях оно может быть опасно для ребенка — например, быть причиной жестокого отношения к нему. Именно опасное или пренебрегающее поведение родителя с психическим расстройством будет поводом для лишения родительских прав, а не сам диагноз. Родительские права могут быть и только лишь ограничены из-за проблем с психическим здоровьем, влияющих на ребенка.
Имеет ли человек с психическим расстройством право на больничный? В нем указывают диагноз?
Психические расстройства не отличаются от инфекционных или других болезней. Иногда состояние пациента может быть таким плохим, что он временно теряет способность работать. В этом случае психиатр может ему выдать листок нетрудоспособности (больничный).
На листке нетрудоспособности не указывают диагноз. Психиатрические и наркологические организации имеют специальные печати для больничных, где не обозначается их профиль. Кроме этого, вместо слова «психиатр» на больничном может быть указано, например, «терапевт». Однако в листке нетрудоспособности обязательно должен быть адрес выдавшей его медицинской организации. Поэтому работодатель будет знать, что человек проходил лечение в психиатрическом учреждении — но не узнает, с каким расстройством.
Как действовать близким, если человек с психическим расстройством не хочет обращаться к врачу?
Если человек не хочет идти к врачу, специалиста могут вызвать его близкие, обратившись в ПНД по месту жительства или в частную клинику. Если врач сочтет их опасения обоснованными, то попросит написать заявление. В нем нужно будет указать конкретные факты, свидетельствующие о том, что у человека, вероятно, есть психическое расстройство. Это могут быть нарушения памяти, проблемы со сном, странные, откровенно не совпадающие с действительностью высказывания, разговоры с невидимыми собеседниками, подозрительность, поиск источников излучения и радиоволн и так далее. Заявление понадобится, даже если у человека уже есть психиатрический диагноз — у врача все равно должны быть основания для осмотра. После этого он сможет осмотреть человека на дому.
Возможно, что врач обнаружит у пациента признаки расстройства психики, но сочтет, что его состояние не представляет опасности ни для него самого, ни для окружающих. Тогда он может предложить пациенту подписать согласие на лечение и принимать препараты. В таком случае у человека будет право отказаться от лечения. Если же врач нашел поведение человека опасным, пришел к выводу, что тот не способен самостоятельно удовлетворять свои жизненные потребности или его состояние существенно ухудшится без психиатрической помощи, это может стать причиной для недобровольной госпитализации.
Вне зависимости от результатов осмотра родственники пациента могут оспорить выводы врача: у них есть право обратиться к главному врачу частной клиники или ПНД.
Что делать, если у человека острое состояние, но он этого не понимает?
Если состояние пациента ухудшается очень быстро и времени ждать врача из ПНД или частного психиатра уже нет, нужно вызывать скорую — неважно, из государственной клиники или частной. Например, некоторые пациенты с психическими расстройствами в состоянии ухудшения не осознают, что их действия опасны. Это могут быть физическая агрессия, высказывания о намерении совершить суицид или попытка самоубийства. В таких случаях не надо медлить с вызовом психиатрической бригады.
Конечно, родственники или близкие могут отвезти человека в психиатрическую больницу или диспансер самостоятельно, но это может быть рискованно. Если на скорой отказывают в отправлении бригады, можно потребовать к телефону старшего врача станции и объяснить ситуацию ему. Пациентов в остром состоянии должны осматривать психиатры скорой помощи.
Если человек ведет себя опасно или агрессивно, то при осмотре психиатр вправе не называть свою специальность, а медицинское освидетельствование возможно и без обязательного во всех других случаях письменного согласия пациента.
Осмотра врачом скорой достаточно, чтобы человека насильно положили в психиатрическую больницу?
Нет, эта процедура намного сложнее. По сути, недобровольная госпитализация начинается только в приемном покое больницы — даже если человека доставили туда на скорой. Врач скорой помощи должен всего лишь решить, есть ли показания для недобровольной госпитализации. Если психиатр в приемном покое больницы тоже считает, что они есть, человека помещают в стационар. В течение следующих 48 часов собирается комиссия психиатров и обсуждает этот вопрос. Если комиссия считает, что недобровольная госпитализация нужна, главный врач или другой представитель больницы обращается в суд (на подачу всех документов у больницы есть 24 часа) — и уже тот решает, госпитализировать человека без его согласия или нет.
Заседание суда должно пройти в течение пяти дней после получения документов из больницы. Такие дела рассматриваются в закрытом режиме, потому что касаются сведений, составляющих медицинскую тайну, но сам пациент имеет право принять участие в заседании. Ему могут отказать только в случае тяжелого психического состояния, но и это должно быть не устным и единоличным решением лечащего врача, а письменно оформленным решением врачебной комиссии. Если пациента не допускают к участию в судебном заседании, его интересы должен представлять юрист по доверенности или адвокат, назначенный судом.
Что делать, если человек хочет уйти из больницы?
Если пациента госпитализировали по его согласию, то он может в любой момент попросить выписать его из больницы, даже если врач это не рекомендует. При выписке по желанию пациента ему должны объяснить, к чему это может привести. После разговора с врачом человек с психическим расстройством может сам поменять свое решение и остаться в больнице.
Из этого правила есть исключение. Человек может находиться в больнице добровольно (то есть подписав согласие на лечение), но из-за попытки суицида или еще каких-нибудь опасных действий. Если врач видит, что пациент хочет выписаться из больницы, но опасность для его здоровья и жизни (или здоровья и жизни окружающих) сохраняется, то он может начать процедуру недобровольной госпитализации — опять же, с участием врачебной комиссии и через суд.
Недобровольная госпитализация может быть прекращена только по решению комиссии психиатров: ни о каком уходе из больницы по собственному желанию здесь уже не может идти речи.
Если человека без его согласия положили в больницу, он может отказаться от приема препаратов?
Нет. Пациенту имеют право давать препараты без его согласия только в двух случаях, и недобровольная госпитализация — один из них. Второй — принудительное лечение в качестве замены уголовного наказания. Право отказываться от таблеток и участвовать в выборе медикаментов, которые выписывает врач, имеют те, кто находится в больнице по собственному желанию.
Могут ли близкие навещать человека в психиатрической больнице?
Да, конечно, могут. Более того, в законе о психиатрической помощи, когда речь идет о свиданиях в больнице, используется термин «посетители». Нет никаких указаний на то, что посещать пациента могут только родственники, как нет и указания на степень их родства. То есть человек может сам выбрать, с кем он хочет общаться, а кого не хочет видеть.
Право на свидание может быть ограничено только из-за тяжелого психического состояния пациента. Это решение принимает лечащий врач, а не медсестра или другой персонал больницы. Когда человеку становится лучше, все ограничения на свидания должны снять. Визиты близких и друзей могут поддержать человека в больнице и улучшить его состояние.
Что делать пациенту, если его права нарушают?
Пациенты с психическими расстройствами обладают такими же правами, как и пациенты с любыми другими заболеваниями. Закон «О психиатрической помощи…» дает пациентам много свободы и прав, сам по себе он достаточно гуманный. Проблема в том, как он исполняется на практике — тут можно столкнуться с запугиванием со стороны врачей и другого медицинского персонала, а также с пренебрежением мнением пациента.
В таких случаях закон позволяет пациентам больниц напрямую обращаться к заведующему отделению и главному врачу по поводу обследования, лечения и выписки. Люди, госпитализированные в больницу, также могут без правок со стороны врачей прибегать к помощи юристов вне больницы, писать жалобы и заявления в суд и прокуратуру, направлять свои обращения в минздрав или депздрав.
От обращения в общественные организации, скорее всего, будет мало пользы. Их представители должны согласовывать условия посещения больниц с главным врачом. Это может помешать им увидеть серьезные проблемы в работе стационара и пообщаться с теми, чьи права нарушены.
Если человек считает, что его права нарушают в ходе лечения, он может сделать следующее:
- Поговорить с врачом. В некоторых случаях этого достаточно, чтобы донести свое мнение. При разговоре могут присутствовать другие люди (друзья, родственники), если пациент им разрешит.
- Обратиться к заведующему отделением, главному врачу или его заместителю по лечебной части. Иногда доктора не хотят сами принимать сложные решения. Выполнять указания своего руководителя для некоторых врачей оказывается проще, чем решать проблемы самим. В частной клинике можно пойти к главному врачу или директору.
- Написать о своей проблеме в региональный минздрав или депздрав. У главного врача тоже есть начальник — министр здравоохранения региона или глава соответствующего департамента. Опыт показывает, что жалобы из минздрава или депздрава разбираются с особым вниманием. Но не стоит сразу начинать с этого пункта, сначала лучше показать врачам, что вы готовы к конструктивному разговору. Многие проблемы можно решить и без вмешательства вышестоящих органов.
- Пожаловаться в прокуратуру, Росздравнадзор и Роспотребнадзор. Эти ведомства следят за правильной работой медицинских организаций и за соблюдением ими законов. Их можно уведомить о своих проблемах, когда жалоба уже отправлена в минздрав или депздрав.
- Написать доверенность для представления своих интересов. Такую доверенность может заверить не только нотариус, но и главный врач больницы, в которой находится пациент. Обладая подобной доверенностью, представитель может защищать права пациента за пределами больницы, в том числе и в суде. Если человек работает, доверенность может быть заверена работодателем.
- Действия или бездействие врача можно обжаловать в суде. Для этого подается административный иск в районный или городской суд. Иск должен быть подан в течение трех месяцев со дня, когда гражданину стало известно о нарушении его прав. В суде можно попросить независимую судебно-психиатрическую экспертизу и предложить экспертное учреждение.
