
• Painonnousu ja siihen liittyvät metaboliset sivuvaikutukset ovat yleisiä psykoosilääkkeitä käyttävillä.
• Metabolisen seurannan tehostaminen ja painonnousun puheeksi ottaminen ovat haaste terveydenhuollolle.
• Varhainen puuttuminen lääkevalinnan, elintapaohjauksen ja ei-lääkkeellisten sekä lääkkeellisten interventioiden avulla on tärkeää.
• Tavoitteena on vähentää mielenterveyshäiriötä sairastavan potilaan somaattista sairastavuutta.
Painonnousu on yleinen psykoosilääkkeiden haittavaikutus. Sillä on yhdessä metabolisten ongelmien kanssa oma kiistaton osuutensa vaikeaa mielenterveyshäiriötä sairastavan potilaan somaattisen sairastavuuden kokonaisriskissä (1,2). Lihomiseen liittyvät itsetunnon heikentyminen ja kehonkuvan muuttuminen vaikuttavat myös haitallisesti elämänlaatuun ja hoitomyöntyvyyteen ja siten lääkehoidon vaikuttavuuteen. Nämä vaikutukset usein korostuvat nuoremmissa ikäryhmissä.
Psykoosilääkkeiden pääasiallisia käyttöaiheita ovat erityyppiset psykoosisairaudet. Uudempien lääkkeiden käyttöaiheiden laajeneminen skitsofreniaryhmän ulkopuolelle, erityisesti kaksisuuntaiseen mielialahäiriöön, on lisännyt metabolisten haittojen merkitystä. Lisäksi eräiden lääkkeiden käyttöaiheiden ulkopuolinen määrääminen muun muassa unettomuuden ja ahdistuneisuuden hoitoon on lisääntynyt jo pidemmän aikaa (3,4).
Psykoosilääkehoidon optimointi on kehittynyt viimeisten kahden vuosikymmenen aikana (5,6), mutta metabolisten haittavaikutusten riski on noussut asiaksi, joka kliinikon tulee huomioida niin perusterveydenhuollossa kuin erikoissairaanhoidossa.
Lääkkeen valinta ja metaboliset ongelmat
Psykoosilääkkeiden kliininen terapeuttinen vaikutus on keskeisin tavoite, josta lääkehoidon valinta alkaa. Psykoedukaation periaatteiden mukaan potilaalle tulee kuvata hoidon alussa lääkityksen tavoitteet ja haittavaikutukset, fyysisen terveydentilan seurannan tarkoitus ja mahdolliset painonnousun hoitokeinot siinä vaiheessa, kun hän kykenee tällaista tietoa vastaanottamaan.
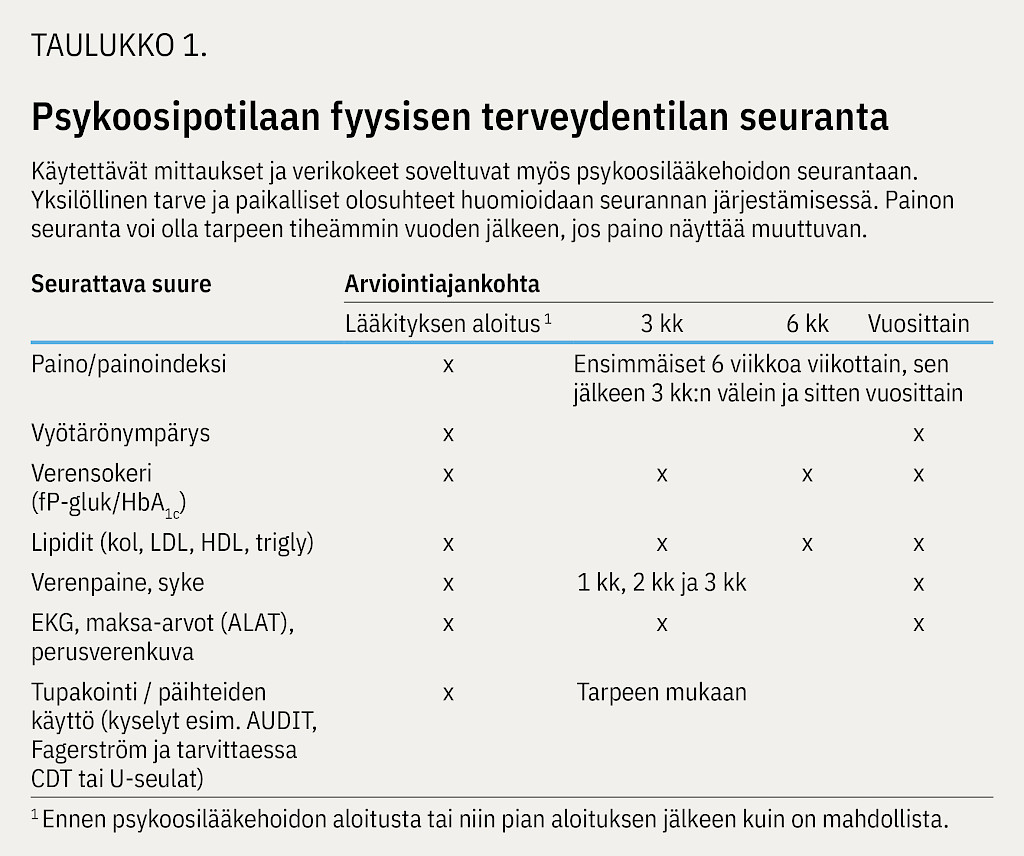
Skitsofrenian Käypä hoito -suosituksen (6) mukaan psykoosilääkityksen metabolisten ongelmien ehkäisyyn kuuluvat painon, vyötärönympäryksen ja sokeri- ja rasva-arvojen mittaus lähtötilanteessa sekä seurantamittaukset. Tämä kytkeytyy somaattisen sairastavuuden kokonaisriskin arvioon ja pitää sisällään sydän- ja verisuonitautien riskitekijöiden ja elintapojen kartoituksen (liikunta, ruokavalio) (taulukko 1).
Psykoosilääkkeen valintaan vaikuttavat myös muut jo aiemmin todetut metaboliset tai sydän- ja verisuonisairaudet (esim. diabetes tai verenpainetauti), joiden hoitotasapainosta tulee huolehtia (liite 1).
Metabolisten muutosten seurannasta
Periaatteessa kaikki psykoosilääkkeet voivat aiheuttaa painonnousua ja metabolisia ongelmia, mutta vaikutuksissa on huomattavia lääkkeiden välisiä eroja (liite 1). Klotsapiiniin ja olantsapiiniin liittyy suurin painonnousun riski, ja niiden kohdalla alkukartoituksen sekä terveydentilan seurannan tarve on erityisen korostunut. Klotsapiinin ja olantsapiinin aloittamisen harkinta kuuluu pääosin erikoissairaanhoidon toimenkuvaan käyttöaiheiden mukaisesti. Seurantaohjelma löytyy käytännön lääkärin työssä esimerkiksi Terveysportin lääketietokannasta ja siinä lääkekohtaisesti turvakokeet-osiosta (taulukko 1).
Merkittävästä painonnoususta nähdään usein merkkejä jo 6–10 viikon kuluessa psykoosilääkkeen aloituksesta. Yli 5 %:n painonnousun kohdalla tulisi jo harkita interventiota.
Huolimatta useista suosituksista (6) painon ja metabolian käytännön seuranta ei toteudu optimaalisesti. Syynä on muun muassa hoitojärjestelmän rajallinen mahdollisuus järjestää alun tiheitä seurantakäyntejä. Potilaat ovat kiinnostuneet terveydentilastaan, eikä painon puheeksi ottaminen ja metabolisen seurannan järjestäminen ole haitaksi hoitosuhteelle tai lisää lääkityksen keskeytymisriskiä. Hyvä hoitosuhde ja asioiden rehellinen esille nostaminen on tässäkin tapauksessa luottamuksen ja hoidon jatkuvuuden perusta.
Lääkkeiden virallisten käyttöaiheiden ulkopuolisen käytön hyötyjä ja riskejä eri ikäryhmissä tulee huolellisesti harkita, ja myös muiden hoitokeinojen käyttöönottoa tulee pohtia (3). Erityisesti ketiapiinia (esim. 25–75 mg/vrk) määrätään laajasti terveydenhuollossa pieninä annoksina unettomuuden, ahdistuneisuuden tai levottomuuden hoitoon potilaille, joilla ei ole kaksisuuntaista mielialahäiriötä tai psykoosisairautta. Monet potilaat kokevat pieniannoksisen ketiapiinihoidon hyödylliseksi, mutta siihen liittyy metabolisten ongelmien riski (7). Yksilöllisen metabolisen seurannan järjestäminen on aiheellista, mikäli lääkehoito on pitkäaikaista (taulukko 1).
Potilaan paino nousee – mikä neuvoksi?
Tyypilliset interventiot kohdistuvat lääkehoidon tai ravitsemuksen ja elintapojen muutoksiin, usein molempiin. Kynnys muuten toimivan psykiatrisen lääkehoidon muuttamiseen painonnousun vuoksi on usein melko korkea, ja epäselvissä tilanteissa on tarpeen konsultoida psykiatrista erikoissairaanhoitoa.
Psykoosilääkityksen optimoinnin kannalta keskeistä on yhteistyö psykiatrisen ja somaattisen erikoissairaanhoidon sekä perusterveydenhuollon välillä (liite 2). Tähän on erityinen tarve ongelmatilanteissa, joissa potilaan paino jatkaa nousuaan huolimatta farmakologisista ja ei-farmakologisista hoitoyrityksistä.
Painonnousun monitekijäisyyden vuoksi (liite 3) potilaan koko lääkelista ja mahdolliset muut sairaudet sekä elintavat tulee käydä systemaattisesti läpi. Psykoosilääkkeiden lisäksi useat muut lääkkeet voivat aiheuttaa painonnousua: esimerkiksi mielialaa tasaavista lääkkeistä litium ja natriumvalproaatti, masennuslääkkeistä mirtatasapiini ja trisykliset antidepressantit isompina annoksina sekä muista lääkkeistä pidempiaikainen glukokortikoidi.
Samanaikaissairauksien, kuten diabeteksen, hoitotasapaino on syytä varmistaa. Unen pitkäaikaisen häiriintymisen tiedetään lisäävän nälän tunnetta ja lihomisen riskiä; tästä hyvä esimerkki on uniapnea, jonka hoitaminen voi lievittää painonnousua.
Psykoosilääkkeen annoksen pienentäminen ei yleensä ole toimiva vaihtoehto, sillä selvää näyttöä metabolisten ongelmien annosriippuvuudesta ei ole (7, liite 1). Se voi myös vaarantaa lääkityksen kliinisen tehon. Sen sijaan vaihto pienemmän metabolisen riskin lääkkeeseen, esimerkiksi aripipratsoliin, voi olla varsinkin hoidon alkuvaiheessa perusteltua painon noustessa. Vaihto tulee kuitenkin tehdä niin, että on mahdollista seurata terapeuttista tehoa.
Toimivan klotsapiinilääkityksen vaihtamista toiseen lääkkeeseen painonousun vuoksi on pääsääntöisesti syytä välttää, mutta augmentaatiostrategioilla voidaan saada suotuisa vaikutus painonkehitykseen. Osittaisen D2-reseptoriagonistin, kuten aripipratsolin (7,5–15 mg/vrk), lisääminen klotsapiinilääkitykseen on osoittautunut osalla potilaista toimivaksi strategiaksi.
Pelkän psykoosilääkityksen vaihdoksen tai muutoksen vaikutus varsinkin pidempään jatkuneeseen ylipainoon on usein rajallinen, ja painon noustessa on syytä ottaa mukaan ei-farmakologiset hoitomuodot. Erilaisia yksilö- ja ryhmätason elintapainterventioita on kohtalaisen runsaasti käytössä ylipainon hoitoon.
Erityisesti ravitsemukseen ja liikuntaan kohdistuvat ja psykoedukaation sisältävät interventiot ovat tehokkaita (8,9,10), mutta vaativat selkeän toimintamallin seurantoineen (esim. yleislääkäri hoitoryhmineen) sekä potilaan motivaation ylläpitämistä (liite 2). Ravitsemusterapeutilla käynnit voidaan liittää osaksi hoitoa, varsinkin jos hoitavan tahon tiedolliset tai ajalliset resurssit eivät ole riittävät tai paino edelleen nousee.
Mielenterveyshäiriöstä kärsivien potilaiden hoitoon kuuluu usein muutenkin psyko- ja toimintaterapeuttisia interventiota, joista on hyötyä painonhallinnassa. Muitakin yhteistyömahdollisuuksia ylipainon hoitoon on käytettävissä (mm. perusterveydenhuollon diabeteshoitajat, kolmas sektori), ja lääkärin työryhmineen/verkostoineen pitää paikallisesti koota niistä tietoa hoidon valinnan pohjaksi. Tietoa painonhallinnasta ja myös hoito-ohjelmia on saatavilla myös internet-pohjaisesti (mm. terveyskylä.fi/painonhallintatalo), mikäli potilaalla on valmiuksia näitä hyödyntää.
Mikäli edellä mainitut keinot eivät tuota toivottua tulosta, hoitoa voidaan tehostaa erilaisilla off-label-lääkestrategioilla pääosin erikoisairaanhoidon tuella. Metformiinista (500–2 000 mg/vrk) on eniten kliinistä kokemusta sekä tutkimusnäyttöä ei-diabeettisilla tai sellaisilla potilailla, joilla glukoositoleranssi on jo heikentynyt (11).
Lupaavin tulossa oleva uusi lääkkeellinen keino ovat GLP-1-reseptoriagonistit (glukagonin kaltainen peptidi 1), kuten liraglutidi, semaglutidi ja myyntiluvan hiljattain saanut uudentyyppinen GLP-1-agonisti tirtsepatidi (12). GLP-1-agonistien käyttöä rajoittaa korkea hinta ja annostelutavat (esim. ihonalainen injektio kerran viikossa). Niiden tehoa psykoosilääkityksen aikaisen painonnousun hoidossa tutkitaan vilkkaasti.
Yksittäisillä potilailla on kokeiltu muitakin lisälääkityksiä, kuten topiramaattia, orlistaattia ja bupropionia (11), mutta näiden käyttö on kirjoittajien kokemuksen mukaan suhteellisen vähäistä. Lihavuuskirurgiaa ei ole laajemmin tutkittu potilasryhmissä, jotka käyttävät pitkäaikaista psykoosilääkitystä, mutta se voi tulla kyseeseen yksittäistapauksissa.
Liite 1. Antipsykoottisiin lääkeaineisiin liittyvä painonnousun riski
Liite 2. Somaattisen terveyden tukeminen mielenterveyden häiriöissä
Liite 3. Psykoosilääkityksen aikaisen painonnousun monitekijäinen tausta
- 1
- De Hert M, Dekker JM, Wood D ym. Cardiovascular disease and diabetes in people with severe mental illness position statement from the European Psychiatric Association (EPA), supported by the European Association for the Study of Diabetes (EASD) and the European Society of Cardiology (ESC). Eur Psychiatry 2009;24:412–24.
- 2
- Henderson DC, Vincenzi B, Andrea NV ym. Pathophysiological mechanisms of increased cardiometabolic risk in people with schizophrenia and other severe mental illnesses. Lancet Psychiatry 2015;2:452–64.
- 3
- Rautio N, Ylitolonen L, Haapea M ym. Psykoosilääkkeiden off label -määräämisen käytännöt. Suom Lääkäril 2021;76:53–63.
- 4
- Saastamoinen LK, Autti-Rämö I, Tuulio-Henriksson A ym. Lasten ja nuorten psykoosilääkkeiden käyttö kasvussa. Suom Lääkäril 2017;72:575–9.
- 5
- Bergström T, Hulkko A, Hartikainen S ym. Psykoosilääkehoidon ohjaus voi tehostaa skitsofrenian hoitoa. Duodecim 2022;138:787–93.
- 6
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Psykiatriyhdistys ry:n asettama työryhmä. Skitsofrenia. Käypä hoito -suositus 10.5.2022. (siteerattu 19.4.2023). www.kaypahoito.fi
- 7
- Berge J, Abri P, Andell P ym. Associations between off-label low-dose olanzapine or quetiapine and cardiometabolic mortality. J Psychiatr Res 2022;149:352–8.
- 8
- Caemmerer J, Correll CU ja Maayan L. Acute and maintenance effects of non-pharmacologic interventions for antipsychotic associated weight gain and metabolic abnormalities: a meta-analytic comparison of randomized controlled trials. Schizophr Res 2012;140:159–68.
- 9
- Bruins J, Jörg F, Bruggeman R ym. The effects of lifestyle interventions on (long-term) weight management, cardiometabolic risk and depressive symptoms in people with psychotic disorders: a meta-analysis. PLoS One 2014;9(12):e112276.
- 10
- Vancampfort D, Firth J, Correll CU ym. The impact of pharmacological and non-pharmacological interventions to improve physical health outcomes in people with schizophrenia: a meta-review of meta-analyses of randomized controlled trials. World Psychiatry 2019;18:53–66.
- 11
- Lee K, Abraham S ja Cleaver R. A systematic review of licensed weight-loss medications in treating antipsychotic-induced weight gain and obesity in schizophrenia and psychosis. Gen Hosp Psychiatry 2022:78;58–67.
- 12
- Rosen CJ. Ingelfinger JR. Shifting tides offer new hope for obesity. N Engl J Med 2022;387: 271–3.
https://www.laakarilehti.fi/
https://www.laakarilehti.fi/
 Новое лекарство от социальной тревожности представлено на конференции Американского общества клинической фармакологии. Биофармакологическая компания Vistagen объявила о результатах исследования третьей фазы назального спрея фузидиенола для лечения взрослых с социальным тревожным расстройством.
Новое лекарство от социальной тревожности представлено на конференции Американского общества клинической фармакологии. Биофармакологическая компания Vistagen объявила о результатах исследования третьей фазы назального спрея фузидиенола для лечения взрослых с социальным тревожным расстройством. Vakava masennus on vaivannut Emiliaa puolet elämästä lääkkeistä ja terapiasta huolimatta. Kun psykiatri ehdotti ketamiini-infuusiota, Emilia ei epäröinyt hetkeäkään. Tulokset ovat yllättäneet etukäteen skeptisesti hoitoon suhtautuneen.
Vakava masennus on vaivannut Emiliaa puolet elämästä lääkkeistä ja terapiasta huolimatta. Kun psykiatri ehdotti ketamiini-infuusiota, Emilia ei epäröinyt hetkeäkään. Tulokset ovat yllättäneet etukäteen skeptisesti hoitoon suhtautuneen.
