 В нашей культуре эмоциональные страдания стигматизированы. Для интенсивной грусти есть медицинский термин — «депрессия». Это одна из форм эмоциональных страданий, которой, как считается, в идеале у человека не должно быть. Разбираемся, почему в последние десятилетия западный мир стал рассматривать интенсивную грусть как патологию — депрессивное психическое расстройство, требующее медицинского лечения, и помогают ли антидепрессанты на самом деле.
В нашей культуре эмоциональные страдания стигматизированы. Для интенсивной грусти есть медицинский термин — «депрессия». Это одна из форм эмоциональных страданий, которой, как считается, в идеале у человека не должно быть. Разбираемся, почему в последние десятилетия западный мир стал рассматривать интенсивную грусть как патологию — депрессивное психическое расстройство, требующее медицинского лечения, и помогают ли антидепрессанты на самом деле.
Многие считают, что депрессивное расстройство — это совершенно новое явление. Однако депрессия не современный недуг и не пандемия, которая свойственна исключительно нашей культуре и стремительно захватывает мир. Грусть сопровождала человека на протяжении всей истории его существования. До последнего времени ее считали не болезнью, а адекватной реакцией на переживание утраты или других травматичных жизненных обстоятельств. Американские социологи Аллан Хорвиц и Джером Уэйкфилд в своей книге The Loss of Sadness («Утрата печали») утверждают, что «грусть — неотъемлемая часть человеческого состояния, а не психическое расстройство». Почему же, несмотря на опыт, накопленный в истории человечества, грусть превратилась в болезнь, которую надо лечить?
Хорвиц и Уэйкфилд считают, что так проявляется повсеместное распространение медицинского дискурса. Все сферы жизни человека начинают осмысливаться в первую очередь как медицинские проблемы: «Все профессии стремятся расширить сферу феноменов, подпадающих под их контроль, и всякий раз, когда ярлык болезни прикрепляется к определенному состоянию, медицинская профессия наделяется первостепенным правом на юрисдикцию над ним».
Как только определенную человеческую эмоцию называют расстройством, ее носители превращаются в пациентов, которые нуждаются в профессиональном лечении.
При этом больше всего от таких диагнозов выигрывают фармацевтические компании, которые получают огромную прибыль от превращения печали в депрессивное расстройство.
Грусть была объявлена патологией, с которой может справиться медицина, что привело к массовому спросу на антидепрессанты. Сегодня в США из всех препаратов их назначают чаще всего: антидепрессанты принимает каждый шестой американец. Остальной мир стремительно приближается к этим показателям.
Теперь лекарства считаются панацеей от любого типа депрессивных расстройств. Под влиянием медицинского дискурса логическая цепочка «что-то в жизни пошло не так — пора пить антидепрессанты» прочно закрепилась в массовом сознании. Антидепрессанты стали спасительной пилюлей для эмоционально страждущих. Ставить эту логическую цепочку под вопрос всё равно что отнимать последнюю надежду на спасение. Общество верит в антидепрессанты, это подкрепляется авторитетом науки, и, если кто-то сомневается, а так ли они необходимы, его слова звучат как антинаучное и антимедицинское кощунство.
Что эффективнее — антидепрессанты и плацебо?
В 1990-х годах психолог Ирвинг Кирш из Гарвардской медицинской школы провел исследование, результаты которого вызвали скандал мирового масштаба. Изначально Кирш не собирался изучать антидепрессанты; иногда он даже рекомендовал их своим пациентам, разделяя общепринятое мнение, что эти препараты спасают от депрессии благодаря своему химическому составу. В первую очередь он хотел изучить эффект плацебо — то, как самовнушение, убеждения и ожидания влияют на процесс выздоровления. Вдохновили его работы коллег, которые показывали, что пациенты в депрессии могут выздороветь, принимая таблетки-пустышки, если считают, что это антидепрессанты.
Ирвинг Кирш и его коллеги провели метаанализ: собрали исследования, в которых сравнили эффекты плацебо и антидепрессантов у пациентов с депрессией. Получившаяся картина их очень удивила.
Новизна их работы была в том, что они впервые включили в свое исследование ранее не публиковавшиеся результаты тестирования антидепрессантов, которое проводили фармкомпании. Конечно, фирмам выгодно публиковать только результаты, которые говорят в пользу их продукта. Задействовав новые данные, команда Кирша обнаружила, что разница в эффективности лечения у групп, принимавших антидепрессанты и плацебо, составляла всего 1,8 балла по шкале Гамильтона.
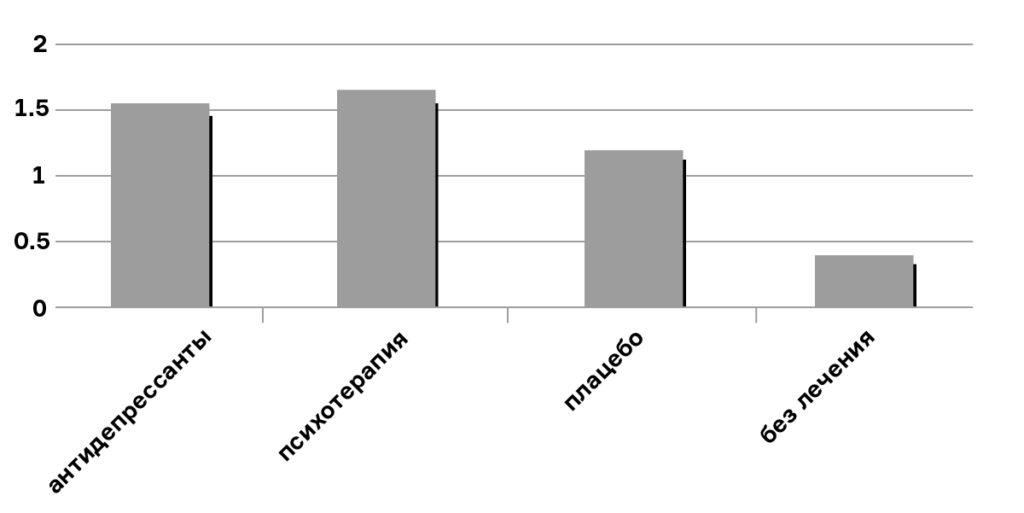
Сама по себе цифра 1,8 не особенно информативна. Но ее ничтожность становится очевиднее, если учесть, что согласно системе оценки состояния пациента «результат может быть уменьшен на полные 6,0 балла, если вы просто лучше спите».
Рекомендации Национального института качества медицинской помощи (NICE) гласят, что эффект антидепрессантов по сравнению с плацебо является клинически значимым, если разница между результатами в обеих группах составляет минимум 3 балла по шкале Гамильтона или стандартизированное среднее расхождение (SMD), равное 0,5. При этом глобальные клинические рейтинги минимального улучшения соответствуют изменению на 7 баллов.
В 2008 году Кирш и его коллеги снова проанализировали эти данные, включив в исследование новый параметр — степень тяжести депрессии. Как выяснилось, тесты, которые проводились для пациентов с умеренной депрессией, не показали какой-то существенной разницы между препаратом и плацебо — разница была практически нулевой (0,07 балла). В исследованиях, которые проводились на пациентах с очень тяжелой депрессией, разница между лекарством и плацебо хотя и была выше (в среднем 4,36 балла), но всё равно не достигала уровня значимости клинических рейтингов минимального улучшения. Группа с самой выраженной степенью депрессии составляла 11 % пациентов. Это говорит о том, что остальные 89 % пациентов не получают клинически значимого эффекта от назначенных им антидепрессантов.
Кирш предположил, что причина такой незначительной разницы в эффективности плацебо и антидепрессантов может заключаться в том, что у последних есть побочные эффекты. Пациент полагает, что, раз есть побочные эффекты, значит, он принимает серьезное лекарство, которое ему поможет. Так работает механизм рационализации — нам сложно смириться с бессмысленностью страданий, поэтому мы предпочитаем считать, что это плата за эффективность и благоприятный исход.
Получается, что антидепрессанты работают исключительно благодаря самовнушению, результат которого зависит от того, насколько серьезны побочные эффекты.
Предположение Кирша подтверждается тем, что любое лекарство, которое имеет побочные эффекты, лучше работает при лечении депрессии, чем инертное плацебо.
В 2018 году под руководством психиатра Андреа Чиприани из Оксфордского университета представили самый масштабный на сегодняшний день анализ, который охватил 21 из наиболее распространенных антидепрессантов и более 500 международных исследований (опубликованных и неопубликованных). Оказалось, что от каждого антидепрессанта, хотя их эффективность была разной, люди получали больше положительных результатов, чем от плацебо.

При этом Чиприани обращает внимание на ограничения его исследования. Во-первых, анализируемые испытания длились недолго, поэтому обнаруженный эффект антидепрессантов может быть временным, а незафиксированные побочные эффекты могут проявиться в будущем. Второе важное ограничение — коммерческий интерес, из-за которого компании, проводившие испытания, могли относиться предвзято к методологии, анализу данных и отчетности. В метаанализ вошли и те тесты, которые не спонсировались производителями, но их было лишь несколько. Чиприани и его коллеги сделали всё возможное, чтобы получить максимум неопубликованных данных, но они признаются, что значительный объем информации всё еще недоступен для широкой публики.
СМИ поспешили объявить исследование Чиприани окончательным доказательством того, что антидепрессанты более эффективны, чем плацебо, однако экспертов оно не убедило.
Кирш опубликовал комментарий к этому метаанализу, в котором отметил, что результаты Чиприани (SMD 0,30) не отличаются принципиально от его данных (SMD 0,32). Значение SMD 0,30, которое обнаружил анализ оксфордских ученых, соответствует приблизительно 2 баллам по шкале Гамильтона, то есть оно не преодолело клинически значимого порога.
Джеймс Маккормак и Кристина Коровник тоже критикуют метаанализ Чиприани, утверждая, что он не включил в результаты информацию о доле излечившихся людей в группе плацебо. Согласно исследованиям, около 40 % людей из группы плацебо сообщают об улучшении в испытаниях антидепрессантов. Это означает, что в группе, принимающей антидепрессанты, из 10 человек, страдающих депрессией, состояние 5 улучшится, но при этом у 4 из 5 причина будет не в приеме лекарств. То есть антидепрессанты эффективны только в случае с 1 из 10 человек. Если препарат работает только в 10 % случаев, его нельзя массово рекомендовать остальным, особенно учитывая наличие у антидепрессантов побочных эффектов.
Исследователи Михаэль П. Хенгартнер и Мартин Плёдерл отмечают в своей статье: симптомами депрессии являются бессонница, усталость, потеря аппетита, психомоторное возбуждение и суицидальные настроения — и абсурдность антидепрессантов нового поколения в том, что именно эти симптомы являются их побочными эффектами! Помимо того, антидепрессанты могут увеличивать риск серьезных заболеваний, включая деменцию и инсульт, и вызывать физическую зависимость.
Если антидепрессанты работают, то почему?
Принцип работы антидепрессантов опирается на теорию химического дисбаланса: предполагается, что при депрессии у человека нарушается химический баланс в мозге, а препараты его восстанавливают. Проблема в том, что эта теория лженаучная.
Гипотезу, названную теорией химического дисбаланса, предложил американский психиатр Джозеф Дж. Шильдкраут в 1965 году. Сам он считал свою гипотезу «в лучшем случае редукционистским упрощением», открытым для дальнейших пересмотров, и заявил, что ее «невозможно окончательно подтвердить или отклонить на основе имеющихся в настоящее время данных».
Другими словами, Шильдкраут признавал, что теория химического дисбаланса была лишь гипотезой, для которой наука не могла предложить надежных доказательств.
Два года спустя британский психиатр Алек Коппен в своей статье «Биохимия аффективных расстройств» дополнил эту теорию. Он предположил, что в депрессивном расстройстве задействованы не только те химические вещества, который предложил Шильдкраут, но и другие, в особенности серотонин. Работа Коппена стала основанием для появления второго поколения антидепрессантов, СИОЗН (селективные ингибиторы обратного захвата норадреналина). Это препараты «Флуоксетин» («Прозак»), «Флувоксамин» («Феварин»), «Пароксетин» («Паксил»), «Эсциталопрам» («Ципралекс»), «Сертралин» («Золофт»), «Циталопрам» («Ципрамил») и другие.
Однако дополнения Коппена не подтверждали теорию химического дисбаланса — он лишь расширил гипотезу Шильдкраута, не представив весомых доказательств. К своей статье он добавил:
«Мы должны смириться с очень реальной возможностью того, что мы далеки от обнаружения базового нарушения при депрессии. Изменения [в серотонине] могут быть вторичными по отношению к другим аномалиям, которые вообще не были приняты во внимание… Несмотря на все многочисленные исследования, …мы находимся лишь в незначительно лучшем положении, чем Санкторий Падуанский, который… резюмировал свою позицию около 300 лет назад словами, которые всё еще актуальны сегодня, когда он сказал: „Где находятся узы между разумом и животной жидкостью, знает только всемогущий Бог“».
С тех пор изменилось не так уж много. До сих пор нет доказательств, что антидепрессанты работают, исправляя химический дисбаланс, а у людей с депрессией меньше серотонина, чем у прочих.
Единственным подтверждением теории химического дисбаланса является тот факт, что препараты, появившиеся на основе этой теории, помогают лечить депрессию. Считается, что, поскольку люди, принимающие антидепрессанты, испытывают облегчение, то депрессия вызвана химическим дисбалансом. Но вот незадача: раз антидепрессанты работают за счет эффекта плацебо, их действенность не может подтверждать гипотезу Шильдкраута.
Сегодня от этой теории отрекаются не только представители антипсихиатрии, но и современная мейнстримная психиатрия.
Рональд Пайс, американский профессор психиатрии, утверждает, что развенчать миф о химическом дисбалансе недостаточно. Еще важнее разрушить другой миф — о том, что психиатрия как профессия одобряет эту гипотезу.
От лица официальной психиатрии Пайс свидетельствует: «За последние тридцать лет я не слышал, чтобы знающий, хорошо обученный психиатр делал такие нелепые заявления, разве что, возможно, насмехаясь над ними».
Как говорит Рональд Пайс, противникам психиатрии выгодно приписывать этой дисциплине веру в теорию химического дисбаланса: это делает психиатрию бессильной против их критики. Противники этой науки любят утверждать, что психиатры преднамеренно и сознательно лгут бесчисленным доверчивым пациентам из-за влияния фармацевтических гигантов, которые зарабатывают огромные деньги на продвижении теории химического дисбаланса.
О депрессантах Пайс говорит следующее: «По правде говоря, значение серотонина было значительно переоценено… СИОЗН был незаслуженно присвоен статус рок-звезды в качестве эффективных антидепрессантов. Наиболее опасными с точки зрения введения в заблуждение широкой публики являются фармацевтические компании, которые активно пропагандировали „химический дисбаланс“ в своей рекламе, направленной непосредственно на потребителей».
Именно из-за этой лженаучной пропаганды «теория, которой никогда не было» завладела умами людей. Гипотеза о химическом дисбалансе стала распространенным мифом — при том что хорошо информированные психиатры никогда не принимали ее всерьез, поэтому она не может дискредитировать современную психиатрию.

В оправдание Пайс утверждает, что академическая психиатрия по крайней мере уже последние 30 лет, отказавшись от теории химического дисбаланса, отстаивает биопсихосоциальную модель психических заболеваний. Самое последнее определение депрессии, которое дает Американская психиатрическая ассоциация, уточняет, что в развитии этого состояния играют роль не только биохимические факторы, но и особенности личности и окружающей среды, например постоянное воздействие насилия, отсутствие заботы, жестокое обращение или бедность.
Но если официальная психиатрия больше не поддерживает теорию химического дисбаланса и не одобряет массовое назначение антидепрессантов, как вышло, что это одни из наиболее часто назначаемых препаратов в мире?
Во всей этой разочаровывающей истории с антидепрессантами остается незамеченной хорошая новость: хотя и благодаря эффекту плацебо, они всё же работают. Причем не только они, но и любое другое «лекарство» от депрессии, в эффективность которого мы верим, включая боярышник, психоанализ по Фрейду и заряженную Кашпировским воду. Надеемся, впрочем, что теперь пользоваться способностью мозга к самообману вам не захочется.
Превращение грусти в болезнь и стремление справиться с ней с помощью лекарств — безусловно выигрышная стратегия, ведь все люди без исключения подвержены эмоциональным страданиям. Придумать, как монетизировать печаль, всё равно что придумать, как зарабатывать на воздухе, которым мы дышим. Миф о том, что грусть — это патология мозга, которую можно вылечить антидепрессантами, выгодна не только психиатрии и фармацевтическим компаниям, но в первую очередь и самим пациентам. Он помогает сохранять иллюзию, что эмоциональные страдания — это всего лишь болезнь, поддающаяся лечению, не давая нам признаться себе, что это и есть жизнь.
